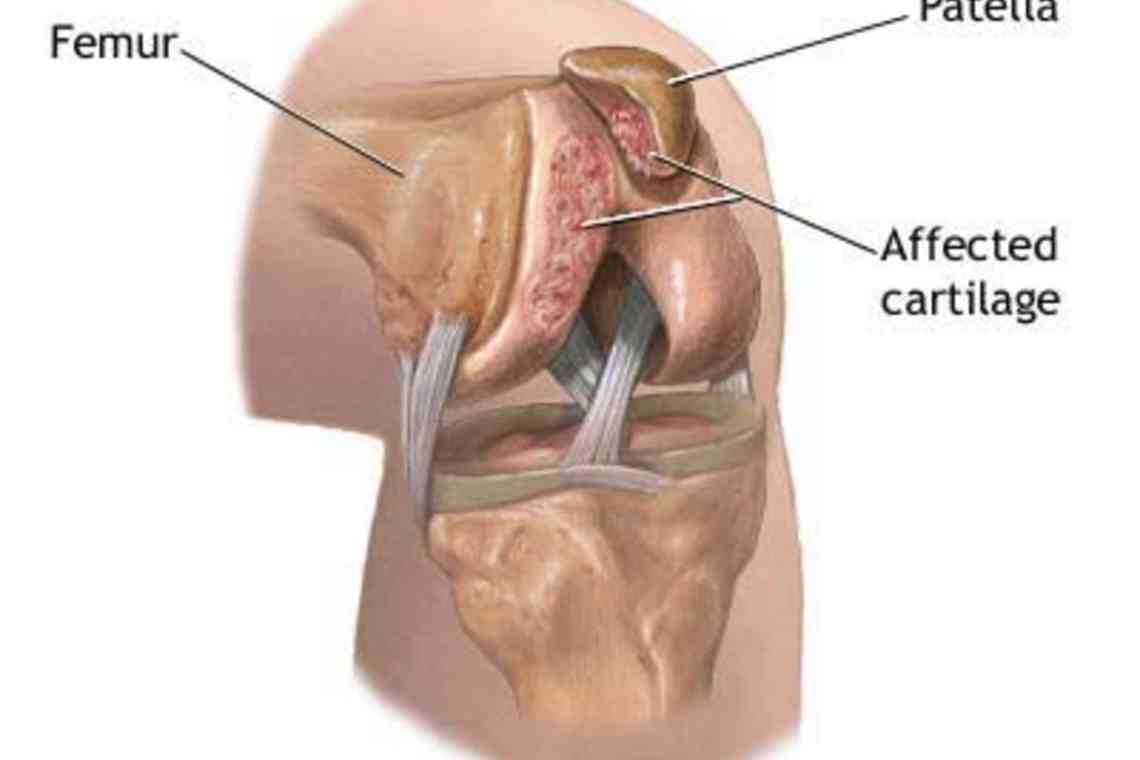
Хондромаляція надколінника - це дегенеративне руйнування хряща, розташованого по задній поверхні надколінника. Проявляється болями при рухах, тривалому перебуванні в положенні з зігнутими колінами. Діагностується на підставі скарг, даних фізикального обстеження та результатів неінвазивних візуалізаційних досліджень. Іноді виконується артроскопія. Лікувальні заходи включають корекцію режиму рухової активності, ЛФК, фізіотерапію, медикаментозну терапію. Під час неефективності показано артроскопічне хірургічне втручання.
Загальна інформація
Хондромаляція надколінника (chondro - хрящ, malakia - м'якість) - розм'якшення хряща суглобової поверхні кістки. Є широко поширеною патологією, становить 9,5-19,4% від загальної кількості дегенеративних захворювань колінного суглоба. Страждають переважно активні люди молодого віку. Жінки хворіють частіше за чоловіків, що пояснюється відмінностями анатомічної будови нижніх кінцівок. При тривалій течії спостерігається часте поєднання з гонартрозом. Деякі фахівці розглядають хондромаляцію як ранній прояв артрозу.
Хондромаляція надколінника
Причини
Сучасні дослідники вважають, що хондромаляція надколінника є поліетіологічною патологією. В основі захворювання лежать постійні перевантаження надколінника при порушенні харчування хряща. У число етіологічних факторів входять:
- Анатомічні особливості. Ризик виникнення хвороби підвищується при вродженому недорозвиненні суглобових поверхонь надколінника і стегнової кістки, до якої він прилегне своєю задньою поверхнею.
- Травматичні ушкодження. Хондромаляція може формуватися у людей, які перенесли пряму травму (перелом надколінника, сильний забій з пошкодженням хряща), вивих надколінника або розрив зв'язок.
- Повторювані мікротравми. Непродумане навантаження, зазвичай при заняттях спортом (бігу, стрибках, піднятті тяжкостей) веде до невеликих повторних травм хрящової тканини надколінника.
- М'язовий дисбаланс. У результаті слабкості чотириголового м'яза або дисбалансу між м'язами зовнішньої і внутрішньої поверхні стегна виникає нестабільність надколінника, що підвищує ймовірність мікротравм.
- Захворювання сухожиль. При тендініті та тендінозі квадрицепса відзначається перерозподіл навантаження на нижню кінцівку, який також призводить до формування нестабільності надколінника.
Значущим провокуючим фактором є ожиріння. Певну роль відводять порушенням обміну речовин та ендокринним патологіям. Мають значення попередні запальні захворювання суглоба. Відзначається важливість розміру кута між квадрицепсом і стегновою кісткою - в нормі цей кут більше у жінок, що обумовлює більш високу ймовірність захворювання, але зустрічаються анатомічні варіації.
Патогенез
Через порушення харчування в місцях найбільшого навантаження формуються локальні пошкодження хрящової тканини. З'являються ділянки кистозної перебудови, виникають склеротичні зміни. При розпаді хрящових клітин утворюються метаболіти, які потрапляють в синовіальну рідину, викликаючи реактивне запалення. Хрящ витончується, покривається тріщинами, оголюється субхондральна кістка. На заключній стадії хвороби хрящ майже повністю відсутня, кістка зазнає дегенеративних змін.
Класифікація
З урахуванням змін, що виявляються при застосуванні неінвазивних візуалізаційних методик, проведенні артроскопії та морфологічному дослідженні хрящової тканини, фахівці в галузі ортопедії та травматології виділяють чотири ступені тяжкості хондромаляції надколінника:
- 1 ступінь. Під час візуального огляду визначаються дрібні осередкові зміни. При вивченні зразка тканини виявляються ділянки набряку і розм'якшення хряща.
- 2 ступінь. Видно невеликі дефекти. Хрящ розволокнено, фрагментовано. Ерозії і тріщини поширюються вглиб менш ніж на половину товщини хрящової тканини.
- 3 ступінь. Хрящ витончений, видно глибокі дефекти. Фрагментація та розволокнення хряща посилюються. Глибина тріщин та ерозій становить більше половини товщини хрящового шару аж до кістки, що підлягає.
- 4 ступінь. Хрящова тканина відсутня на значній протязі, субхондральна кістка оголена, дегенеративно змінена.
Симптоми хондромаляції надколінника
Захворювання розвивається поступово. Перші ознаки, як правило, виникають у підлітковому періоді або молодому віці. Пацієнтів турбують ноючі болі, які локалізуються в глибині по передній поверхні коліна або носять опоясуючий характер. Больовий синдром з'являється без попередньої травми, рідше розвивається через деякий час після травматичного ушкодження.
Спочатку болі позначаються тільки при інтенсивному навантаженні на коліно або при тривалому перебуванні в нерухомому положенні (наприклад, сидінні з ногами, зігнутими під кутом 90 градусів, під час лекцій, на роботі, при відвідуванні вистави). У подальшому больові відчуття з'являються при незначних навантаженнях, наприклад, ходьбі сходами. Хворобливість максимально виражена при сильному згинанні суглоба, наприклад, при спробі глибоко присісти.
Деякі пацієнти повідомляють про відчуття дискомфорту або нестабільність у суглобі. Іноді скарги вкрай розпливчасті і не дозволяють встановити локалізацію патології. При огляді у ряду хворих визначається атрофія чотириголового м'яза, зазвичай - нерізко виражена. У суглобі може виявлятися рідина. При рухах можлива крепітація.
Ускладнення
Найбільш поширеним ускладненням є рецидивуючі синовити. При тривалому існуванні хвороби розвивається деформуючий артроз надколіннико-стегнового зчленування. Дані щодо зв'язку між хондромаляцією надколінника і гонартрозом неоднозначні, але багато фахівців вважають, що ці захворювання етіологічно і патогенетично пов'язані між собою.
Діагностика
Діагноз встановлюється ортопедом-травматологом. У процесі діагностики використовуються скарги, дані анамнезу життя і захворювання (наявність факторів ризику, попередніх травм і станів, які можуть призвести до хондромаляції надколінника) і результати додаткових досліджень. План обстеження включає наступні заходи:
- Зовнішній огляд. Передбачає вивчення анатомічних особливостей будови нижньої кінцівки (зокрема - визначення кута між стегновою кісткою і сухожиллям квадрицепсу), стану і тонусу м'язів, оцінку спроможності зв'язкового апарату.
- Пальпація суглоба. Під час пальпації іноді визначають випот у суглобі. Використовуючи спеціальні прийоми (притискання надколінника), встановлюють точки максимальної хворобливості. Проводять пробу на зміщення надколінника для виявлення нестабільності.
- Рентгенографія колінного суглоба. При хондромаляції методика малоінформативна, у ряду пацієнтів підтверджує порушення положення надколінника. Призначається для виявлення аномалій розвитку, наслідків травм, ознак артрозу.
- КТ колінного суглоба. Комп'ютерна томографія дає можливість визначити, в який момент руху виникають патологічні симптоми. На зрізах виявляється кистозна перебудова, у важких випадках - ураження субхондральної кістки.
- МРТ колінного суглоба. Візуалізує патологічні зміни хряща. Дозволяє підтвердити зміну структури хрящової тканини та витончення хрящового шару, визначити наявність дефектів та їх глибину.
- Артроскопія. Виробляється рідко, зазвичай носить лікувально-діагностичний характер. Застосовується для оцінки тяжкості патологічних змін та виключення інших причин болю.
При схожій клінічній симптоматиці може знадобитися диференційна діагностика хондромаляції з артрозом. Пацієнти, які страждають на артроз, зазвичай належать до старшої вікової групи, на рентгенівських знімках виявляються остеофіти і звуження суглобової щілини. Іноді проводять диференціювання з препателярним бурситом, розривом медіального меніска, остеохондритом і синдромом жирової подушки.
Лікування хондромаляції надколінника
Лікування зазвичай консервативне, проводиться в амбулаторних умовах, включає медикаментозну і немедикаментозну терапію. Хірургічні втручання виконуються рідко, потрібні в запущених випадках захворювання.
Консервативна терапія
Показана на ранніх стадіях хондромаляції надколінника, здійснюється тривало (протягом декількох місяців). Проводяться наступні лікувальні заходи:
- Охоронний режим. Пацієнту рекомендують обмежити навантаження на колінний суглоб. Необхідно виключити рухи, які можуть стати причиною мікротравм хряща, наприклад, форсоване глибоке згинання кінцівки. Небажаний біг, виконання дій з упором на коліна, ходьба по сходах.
- Фіксація суглоба. Іммобілізація гіпсової пов'язкою не рекомендується, оскільки це може посилити атрофію чотириголового м'яза і стати причиною обмеження рухів у суглобі. На час ходьби можна накладати еластичний бинт або фіксувати коліно за допомогою бандажа.
- ЛФК. Спеціальна програма включає вправи для корекції дисбалансу м'язових груп стегна і гомілки. Особливе місце в плані занять лікувальною фізкультурою займають статичні вправи для зміцнення квадрицепсу.
- Медикаментозна терапія. Прийом похідних саліцилової кислоти протягом 3-4 місяців у ряді випадків дозволяє усунути розм'якшення хрящової тканини на початковому етапі хвороби. Можливе внутрішньосуставне введення хондропротекторів. Глюкокортикоїди не показані через відсутність інтенсивних болів і ризику посилення дегенерації хряща.
У більшості випадків перерахованих заходів достатньо для усунення симптоматики. При збереженні больового синдрому, хрусту і випоту в суглобі потрібне оперативне втручання.
Хірургічне лікування
Операції проводяться з використанням артроскопічного обладнання. Метою втручань є корекція положення надколінника або стимуляція регенерації хрящової тканини. Можуть виконуватися:
- Артроскопічний лаваж. Забезпечує швидке відновлення функцій суглоба за рахунок ліквідації механічних перешкод рухам і видалення продуктів розпаду тканин, що підтримують запалення. Результативний на початкових етапах хвороби. На заключних стадіях не рекомендований через короткочасність лікувального ефекту.
- Мобілізація надколінника. Мобілізацію зовнішнього краю надколінника здійснюють при явному нахилі кістки. Операція може проводитися відразу після артроскопічного лаважу. Як і попереднє втручання, ефективна на початковій стадії хондромаляції.
- Абразивна хондропластика. При проведенні абразивної хондропластики пошкоджені ділянки хряща видаляють, в тканину вводять стовбурові клітини, які стимулюють регенерацію. Показана при помірному руйнуванні хряща.
- Мозаїчна хондропластика. Передбачає заміщення дефектів невеликими кістково-хрящовими трансплантатами. Використовується на II і III стадіях хондромаляції.
У післяопераційному періоді призначають реабілітаційні заходи. На IV стадії хондромаляції і при важкому гонартрозі перераховані оперативні методи малоефективні або протипоказані. При важких порушеннях функції суглоба, інтенсивному больовому синдромі можливі пателектомія або контурна пластика надколінника.
Прогноз
У хворих з ранніми стадіями хондромаляції надколінника прогноз сприятливий. Можливе повне відновлення хрящової тканини або суттєве уповільнення прогресування патологічного процесу. Працездатність повністю зберігається. Ряду пацієнтів вдається повернутися до активних занять спортом (у тому числі - професійно). При значному руйнуванні хряща можливе обмеження функції суглоба.
Профілактика
Профілактичні заходи включають попередження травматизму, продуманий режим тренувань, що дозволяє уникнути перевантажень і мікротравм колінного суглоба. Необхідно своєчасно виявляти та лікувати жени різної етіології, тендінози та тендініти сухожилля квадрицепсу.