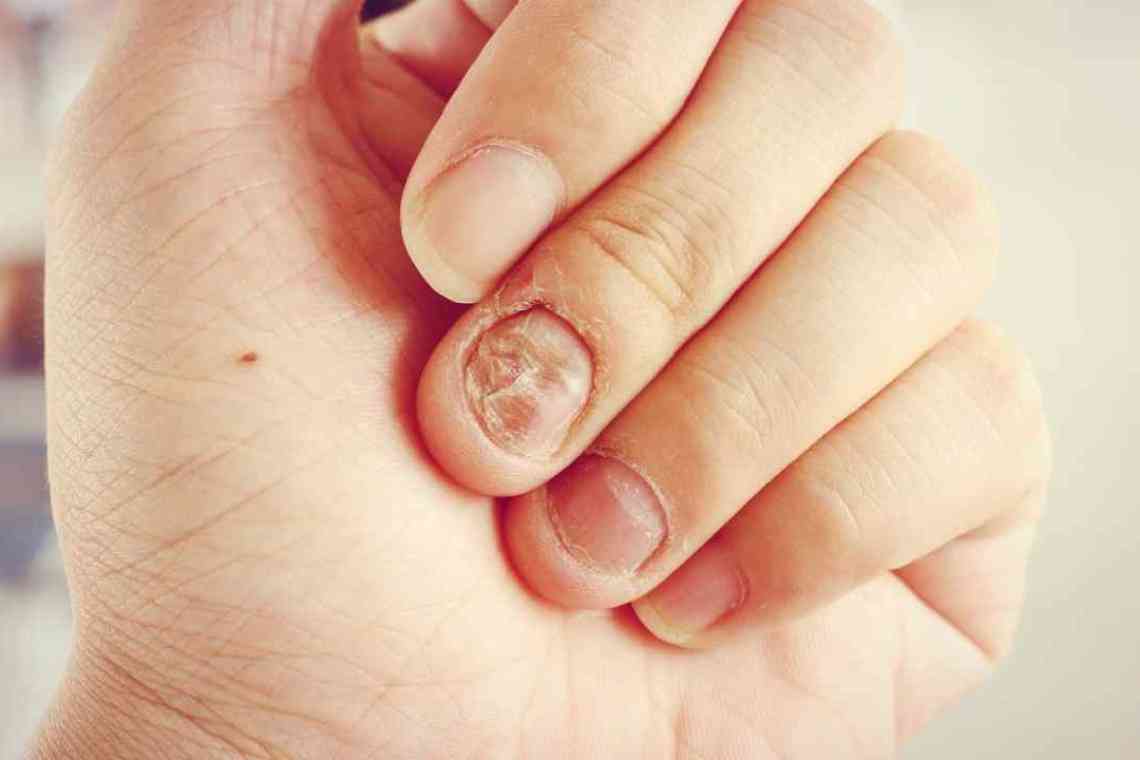
Кістковий панарицій - це гнійне запалення кісткових структур пальця. Може бути первинним (рідше) або вторинним. Первинна патологія проявляється інтенсивним смикаючим болем і значною гіпертермією в поєднанні з гіперемією, набряком і обмеженням рухів, що виникають через кілька днів після травми пальця або на тлі віддаленого гнійного процесу. Вторинний кістковий панарицій розвивається внаслідок поширення інфекції при інших формах захворювання, супроводжується субфебрилітетом і триваючим гноетечением. Діагностується на підставі даних огляду, рентгенографії, лабораторних досліджень. Лікування оперативне - розтин, кюретаж, кісткова резекція. При значному руйнуванні кістки показана ампутація.
Загальна інформація
Кістковий панарицій - різновид гнійного запалення тканин пальця з ураженням кістки (остеомієлітом). Є патологією, що досить часто зустрічається, за різними даними, становить від 37 до 60% в загальній структурі гнійно-запальних процесів в області пальців пензля. Первинний остеомієліт фаланги виявляється всього у 5-10% хворих, у решти пацієнтів спостерігається вторинне запалення кістки. У переважній більшості випадків (близько 80%) страждає нігтьова фаланга. Захворювання частіше виявляється у працівників виробництв з підвищеною ймовірністю травмування та інтенсивного забруднення рук подразнювальними речовинами - у трактористів, слюсарів, вантажників, різноробочих тощо. Патологія може діагностуватися у всіх вікових групах, відзначається переважання хворих середнього віку.
Кістковий панарицій
Причини
Безпосередньою причиною кісткового панариція є піогенні бактерії, зазвичай - стафілококи, рідше їх асоціації з іншими мікроорганізмами, синьогнійна паличка, кишкова паличка і коккова флора (ентерококи, стрептококи). Первинна форма розвивається при гематогенному заносі інфекції з віддалених гнійних вогнищ і при параосальних гематомах. Причинами вторинного гнійного процесу стають:
- Підшкірний панарицій. Зустрічається в переважній кількості випадків, що пов'язано з вираженою локальною інтоксикацією, важкими порушеннями місцевого кровообігу, що виникають при запаленні прилеглої до кістки клітковини пальця. Частіше вражає дистальну фалангу.
- Сухожильний і суглобовий панарицій. Виявляється в анамнезі рідше підшкірного панариція. Зазвичай передує гнійному розплавленню кісток основний і середній фаланг.
- Інші форми панариції. В окремих випадках остеомієліт дистальної фаланги виявляється при пароніхії, піднігтьовому або навколоногтевому панариції, проте такі випадки становлять незначну частку в структурі захворюваності.
Через високу ймовірність розвитку кісткового панариція при підшкірній формі хвороби в спеціальній літературі зустрічаються вказівки на те, що при нагноєнні клітковини, що зберігається протягом двох і більше тижнів, остеомієліт слід розглядати як закономірний підсумок запалення м'яких тканин. Попередніми факторами до гнійного ураження кістки при будь-якій етіології процесу вважаються ендокринні захворювання, виснаження, зниження імунітету різного генезу (при деяких захворюваннях, хімічних залежностях, прийомі гормональних засобів), обмінні розлади, трофічні та мікроциркуляторні порушення, що є результатом тривалого впливу холоду, вібрані
Патогенез
При гематогенному поширенні інфекції гноєродні мікроби проникають в кісткову речовину через питні судини. Надкістка і мозкова речовина запалюються, в кістковій тканині формуються секвестри. При вторинній патології запалення з м'яких тканин поширюється на надкістку. Розвитку гнійного процесу сприяють патолого-фізіологічні умови, особливо виражені при запаленні м'яккотканих структур в зоні дистальних фаланг, зокрема - незначний обсяг тканин, що обумовлює формування потужного вогнища локальної інфекції, і важкі порушення місцевого кровообігу в області надкістки.
Особливістю остеомієліту фаланг пальців є схильність до масштабного руйнування надкістки. При остеомієліті інших локалізацій надкістка реагує на запалення утворенням так званої «кісткової скриньки», що забезпечує можливість подальшого відновлення кісткових структур навіть при їх значному руйнуванні. При гнійному процесі в області фаланг цього не відбувається, надкістка швидко некротизується, її регенерація стає можливою тільки після вичерпування секвестру. При значному розплавленні решти ділянок надкістки виявляється недостатньо для відновлення та утворення повноцінної кістки. Цим пояснюється низька ймовірність лікування і необхідність ампутацій при тривалому або об'ємному запальному процесі.
Класифікація
З урахуванням етіології розрізняють первинний (що виник на тлі травми або гематогенний) і вторинний (контактний при інших типах захворювання) кістковий панарицій. Оскільки остеомієліт вражає переважно дистальні фаланги, розроблена класифікація, що дозволяє обґрунтовано визначати тактику лікування при цьому різновиді патології. Виділяють три види ураження кісткових структур:
- Крайовий або поздовжній секвестр. Руйнування кістки має локальний характер, надкістка розплавлена незначно, можливо повне відновлення кістки. При наявності крайового секвестру рухливість пальця після одужання зберігається. При поздовжній секвестрації в процес залучається дистальний суглоб пальця, результатом стає анкілоз.
- Секвестр зі збереженням основи фаланги. Гнійний процес локалізується вище основи кістки, епіфіз не змінено. Незалежне кровопостачання епіфізарної та діафізарної зон кістки забезпечує сприятливі умови для її відновлення при достатньому збереженні надкістки. Рішення про збереження або ампутацію пальця приймається індивідуально з урахуванням розміру секвестру і тривалості захворювання.
- Повна секвестрація фаланги. Змінена кістка з усіх боків оточена повістю, заповненою гноєм. Нагноєння поширюється на суглоб і сухожильне вологолище. Надкістка зруйнована повністю або зберігаються її невеликі ділянки, нездатні до повноцінної регенерації. Потрібна ампутація.
Симптоми кісткового панариції
При вторинному ураженні зазвичай страждають дистальні фаланги I, II і III пальців. Спочатку спостерігається характерна клінічна картина підшкірного панариція, що супроводжується локальним набряком, гіперемією, що пульсує болем по долонній поверхні пальця, слабкістю, розбитістю, підвищенням температури. Потім в ураженій області утворюється осередок нагноєння, який самостійно розкривається на шкіру або дренується гнійним хірургом, місцеві та загальні ознаки запалення зменшуються. Поширення гною на кісткові структури проявляється повторним посиленням симптоматики, яка на початкових стадіях остеомієліту, однак, не досягає ступеня вираженості, характерної для підшкірного панариція.
При первинній поразці панарицій розвивається гостро. Фаланга набрякає, шкіра червоніє, а потім стає багрово-синюшною, виникають інтенсивні смикаючі болі. Палець знаходиться в положенні вимушеного згинання, активні і пасивні рухи викликають посилення больового синдрому. Відзначається значна загальна гіпертермія, температура тіла іноді досягає 40 ºC, можливі озноби. При прогресуванні первинного і вторинного процесу виявляється колбоподібне розширення пальця. Шкіра на ураженій фаланзі напружена, гладка, блискуча. Фаланга болюча на всьому протязі. Утворюються ділянки некрозу. Формуються свищі, зазвичай розташовані в піднігтьовій зоні. Можуть виникати деформації, пов'язані з руйнуванням м'яккотканих і кісткових структур.
Ускладнення
При порушеннях імунітету, неправильному або несвоєчасному лікуванні кістковий панарицій може переходити в пандактиліт - запалення всіх тканин пальця, включаючи суглоби і сухожилля. У деяких випадках гнійний процес поширюється в проксимальному напрямку. Можливі флегмона пензля, глибока флегмона передпліччя, гнійний артрит променевих суглобів. У важких випадках розвивається сепсис, що становить загрозу для життя пацієнта. У результаті нерідко спостерігаються контрактури, тугорухливість або анкілози, викликані грубим рубцюванням, ураженням довколишніх сухожиль і суглобів, тривалою іммобілізацією.
Діагностика
Діагноз виставляється фахівцями в галузі гнійної хірургії при зверненні пацієнта в поліклініку, рідше - при екстреній госпіталізації у зв'язку з вираженими явищами гнійного процесу. У процесі діагностики враховується характерний анамнез, типова клінічна картина захворювання і дані додаткових досліджень. План обстеження включає в себе наступні заходи:
- Опитування, огляд. При первинному процесі в анамнезі виявляється травма пальця або наявність віддаленого гнійного вогнища. При вторинному варіанті встановлюється, що хворий протягом попередніх двох або більше тижнів страждав від іншої форми панариція. Під час огляду виявляється набряк, почервоніння і свищ з гнійним відокремлюваним. При акуратному введенні зонда визначається вилучена поверхня кістки.
- Рентгенографія. Рентгенологічною ознакою захворювання є нерівномірне просвітлення фаланги, обумовлене реактивним остеопорозом, у поєднанні зі стертостю контурів, пізніше - вилученістю контурів і осередком деструкції. Іноді при прогресуванні запалення кістка на рентгенограмі пальця майже не проглядається, що може бути помилково розцінено, як некроз. При некрозі тінь кістки зберігається, на її тлі переглядається секвестр, який може зміщуватися з плином часу. При залученні суглоба суглобова щілина звужується, співчуваються поверхні кісток стають нерівними.
- Лабораторні аналізи. Гнійне запалення супроводжується характерними лабораторними змінами: підвищенням СОЕ, лейкоцитозом зі зрушенням вліво, наявністю в крові ревматоїдного фактора, С-реактивного білка і антистрептолізину-О. Посів раневого відокремлюваного свідчить про наявність гноєродної мікрофлори, дозволяє визначити її чутливість до антибіотиків.
Лікування кісткового панариції
Лікування тільки хірургічне. Місце розрізу вибирають з урахуванням розташування свища і даних рентгенограми, ґрунтуючись на принципах максимального збереження функцій і робочої поверхні пальця. Зазвичай розтин панариція здійснюють шляхом розширення свищевого ходу. Підсіченню підлягають як кісткові секвестри, так і уражена навколишня клітковина. Видалення нежиттєздатних ділянок має свої особливості, пов'язані з незначним обсягом тканин в даній зоні. При вичерпуванні клітковини не використовують скальпель або звичайні ножиці, змінені дольки захоплюють москітом, підтягують на себе і ділянку за ділянкою акуратно відрізають дотепними ножицями.
Потім приступають до видалення ураженої кістки, яке також має бути гранично економним. Вільно лежачі кісткові секвестри вичерпуються. Окремо розташовані здорові ділянки, що зберегли контакт з періостом, залишають навіть при невизначеному прогнозі їх відновлення. Рану промивають тугим струменем гіпертонічного розчину зі шприца. У подальшому здійснюють перев'язки, загальну антибіотикотерапію доповнюють введенням антибіотиків в осередок запалення.
При відсутності перспектив відновлення фаланги, загрозі подальшого поширення інфекції виробляють ампутацію або екзартикуляцію пальця кисті. При прийнятті рішення про ампутацію I пальця враховують його функціональне значення, по можливості намагаються зберегти кожен міліметр довжини навіть при загрозі деформації і анкілозу, оскільки деформований або нерухомий палець часто більш функціональний, ніж його культя. При значному ураженні решти пальців рівень ампутації вибирають так, щоб створити функціональну культю з вільною від рубців робочою поверхнею.
Прогноз і профілактика
Прогноз кісткового панариція визначається поширеністю остеомієлітичного процесу, збереженням надкістки і ступенем залученості ок рушуючих структур. При своєчасному лікуванні крайових секвестрів результат зазвичай сприятливий. В інших випадках у віддаленому періоді можливе вкорочення та/або порушення рухливості пальця, рубцеві деформації. Профілактика полягає в попередженні виробничих і побутових травм, використанні захисних засобів (рукавичок) при роботі з подразнювальними речовинами, своєчасному зверненні до лікаря-хірурга при запаленні і травмах пальців, адекватному розкритті та дренуванні інших форм панариція.