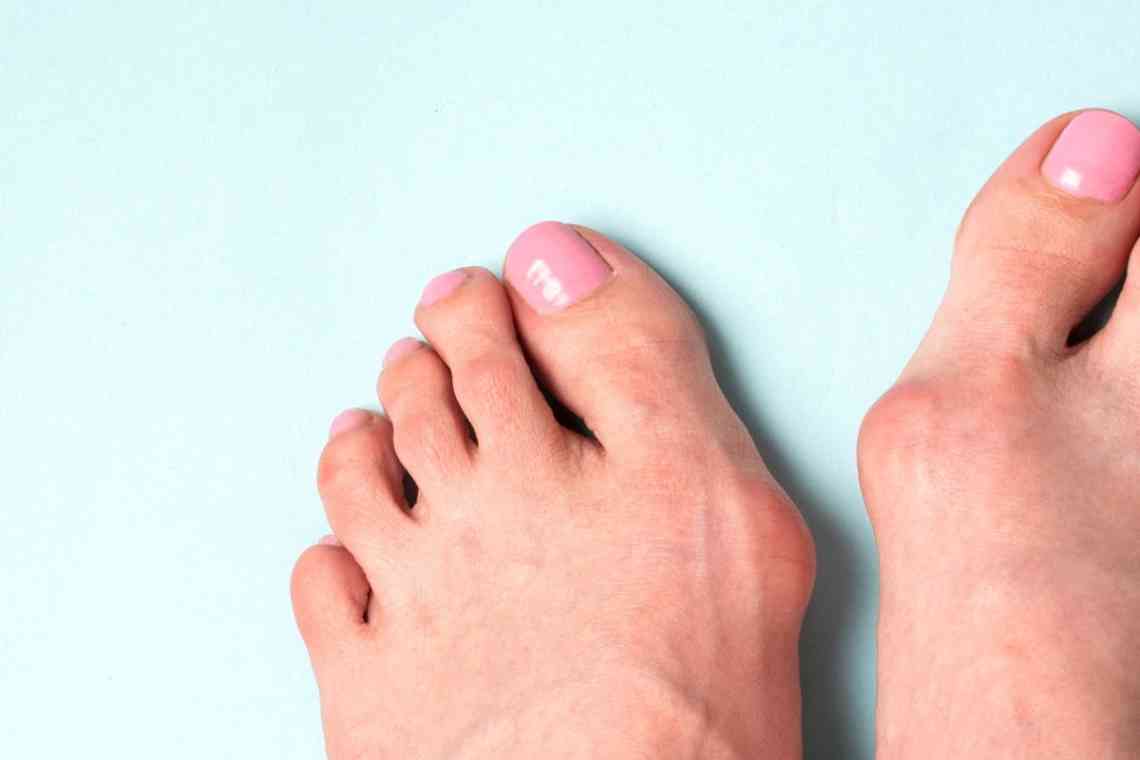
Hallux valgus - це захворювання, при якому перший палець стопи деформується на рівні плюснефалангового суглоба і відхиляється зовні. Патологія супроводжується прогресуючим артрозоартритом першого плюснефалангового суглоба. Хвороба розвивається поступово і зазвичай погіршується з віком. Проявляється болями при ходьбі, можливі нічні болі. При вираженій деформації виникає обмеження рухів у I плюснефаланговому суглобі. Діагноз виставляється на підставі клінічних ознак і даних рентгенографії. Лікування на ранніх стадіях консервативне, симптоматичне. При значній деформації виконується хірургічна корекція.
Загальна інформація
Hallux valgus - вальгусна деформація першого пальця стопи в плюснефаланговому суглобі. Внаслідок деформації палець відхиляється зовні під кутом до інших. Захворювання широко поширене в травматології та ортопедії, виявляється у жінок в 10 разів частіше, ніж у чоловіків. Передбачається, що причиною такої різниці є слабкість зв'язкового апарату у представниць слабкої статі, а також носіння незручного вузького взуття на високих підборах. Патологія широко поширена, діагностується в осіб різного віку.
Hallux valgus
Причини
Основною причиною розвитку Hallux valgus зазвичай є недостатність сполучної тканини, яка може проявлятися поперечним плоскостопістю, надмірною рухливістю суглобів, варикозною хворобою, підвищеною розтяжливістю зв'язок, фасцій і шкіри. Виявляється спадкова схильність - як правило, у найближчих родичів хворих (мам або бабусь) також є дана деформація.
Решта факторів: високі підбори, ходіння в незручному вузькому, тісному або короткому взутті - вторинні і лише сприяють формуванню Hallux valgus. Друга група причин розвитку патології - вроджені деформації стоп, травми та деякі інші патології. Зокрема, в цю групу входить ряд захворювань, при яких спостерігається порушення нервової регуляції м'язів гомілки і стопи (наприклад, поліомієліт).
Патогенез
Поряд зі слабкістю зв'язок певну роль у розвитку Hallux valgus відіграє нерівномірне натягнення м'язів, що приводять і відводять I палець, а також генетична схильність до утворення екзостозу по внутрішній поверхні головки I плеснової кістки. При формуванні деформації нерівновага в натягненні м'язів ще більше посилюється, плюснефаланговий суглоб стає нестабільним.
Внутрішня поверхня суглоба постійно дратується при контакті з взуттям, в результаті чого зміщення головки I плеснової кістки доповнюється утворенням кісткового наросту, що ще більше погіршує деформацію. Через зміну форми стопи відбувається перерозподіл навантаження - область головок III і II плеснових кісток постійно перенавантажується під час ходьби. Це призводить до виникнення болів і формування артрозу не тільки в області I, але і в області II і III плюснефалангових суглобів.
Класифікація
Ступінь вираженості патології визначають з урахуванням двох величин: кута між II і I плесновими кістками (Intermetatarsal an^) і кута, під яким I палець відхилений по відношенню до I плеснової кістки (Hallux valgus an^). Ступені Hallux valgus:
- 1 ступінь - кут між плесновими кістками менше 12 градусів, кут відхилення I пальця менше 25 градусів.
- 2 ступінь - величина кута коливається від 12 до 18 градусів, I палець відхиляється більш ніж на 25 градусів.
- 3 ступінь - кут між кістками плюсні становить понад 18 градусів, кут відхилення першого пальця сягає понад 35 градусів.
Симптоми Hallux valgus
Пацієнти скаржаться на біль в області I плюснефалангового суглоба. Біль посилюється після тривалої ходьби або тривалого перебування на ногах і зменшується в спокої. Можливі нічні болі, особливо після значного навантаження на стопу. Больовий синдром може значно відрізнятися як за характером, так і за силою - від відчуття дискомфорту (зазвичай на ранніх стадіях) до різкого пекучого або постійного ноючого болю.
Вираженість болю не завжди чітко корелює з вагою артрозу і величиною деформації, хоча при значному зміщенні головки I плеснової кістки симптоматика зазвичай більш яскрава. У міру розвитку деформації стопа все більше втрачає нормальну форму, розширюється і втілюється, I палець «лягає» на II, нерідко виникають супутні деформації II пальця (молоткоподібний палець).
Все перераховане в поєднанні з «шишкою» в проекції I плюснефалангового суглоба істотно впливає на зовнішній вигляд стопи. Тому, поряд з болем, причиною поводження пацієнтів з Hallux valgus до ортопедів часто стає косметичний дефект і проблеми при підборі взуття. Особливо часто подібні скарги пред'являють молоді жінки.
Діагностика
Діагноз Hallux valgus виставляється травматологом-ортопедом. При встановленні діагнозу та визначенні ступеня вираженості патології фахівець орієнтується на дані зовнішнього огляду та результати візуалізаційних методик. Застосовуються такі методи дослідження:
- Зовнішній огляд. Стопа розпластана. Виявляється видима деформація і незначна або помірна гіперемія в проекції I плюснефалангового суглоба. Перший палець відхилений зовні під кутом до інших. Пальпація безболісна або нерізко болюча, по внутрішній поверхні I плюснефалангового суглоба визначається кістковий екзостоз і ущільнення шкіри. Рухи зазвичай обмежені, при максимальному розгинанні I пальця може виникати біль.
- Рентгенографія стопи. Є основним діагностичним методом при Hallux valgus. Рентгенолог проводить спеціальні вимірювання, на підставі яких визначає ступінь патології. Поряд зі ступенем деформації при вивченні рентгенівських знімків оцінюють вираженість артрозних змін. Про наявність артроза свідчить звуження суглобової щілини, деформація суглобового майданчика, крайові розростання і остеосклероз субхондральної зони.
- Томографія. Застосовується в окремих випадках. При необхідності деталізувати перераховані зміни пацієнта направляють на КТ стопи. За свідченнями призначають МРТ стопи для дослідження м'яких тканин.
Рентгенографія стопи. Вальгусна девіація першого пальця стопи, зі збільшенням кута відхилення 1-го пальця і кута між осями 1-ї і 2-ї плеснових кісток.
Лікування Hallux valgus
Консервативна терапія
Захворювання неможливо усунути без операції. Тим не менш, на ранніх стадіях хвороби у молодих пацієнтів, а також при будь-яких ступенях деформації в старечому або літньому віці рекомендується консервативне лікування. Основними цілями є усунення больового синдрому і запобігання прогресуванню хвороби. Лікування здійснюється в умовах амбулаторного прийому. При болях використовують протизапальні і зігріваючі мазі. У період ремісії застосовують:
- індуктотермію;
- озокерит;
- фонофорез з гідрокортизоном;
- електрофорез з новокаїном або тримачком.
За наявності ознак запалення хворого направляють на УВЧ або магнітотерапію. Пацієнтам радять знизити вагу (при зайвій масі тіла). Слід оптимізувати навантаження: виконувати комплекс вправ для зміцнення зв'язок і м'язів стопи, по можливості виключити тривале стояння і ходьбу. Необхідно використовувати спеціальне ортопедичне взуття застосовувати вкладиші, щоб усунути надмірний тиск на область I плюснефалангового суглоба і запобігти подальшому вальгусному відхиленню I пальця.
Хірургічне лікування Hallux valgus
При неефективності консервативної терапії показано оперативне лікування, що проводиться в умовах стаціонару. Існує близько 300 варіантів операцій при Hallux valgus. Всі методики можна розділити на 3 групи:
- На м'яких тканинах. Ефективні тільки при I ступені деформації. Можливо використання методики Сільвера, при якій відсікається сухожилля привідного м'яза I пальця, або операції Мак-Брайда, при якій це сухожилля переміщується. Мета лікування - відновити рівномірність тяги привідного м'яза.
- На кісткових і м'яккотканих структурах. Нерідко перераховані хірургічні операції виконуються в поєднанні з вичерпанням кісткового наросту і підшкірної слизової сумки в області I плюснефалангового суглоба (операція Шеде).
- На кістках. При лікуванні II і III ступеня Hallux valgus вибір робиться між двома методами: шевронною і Scarf остеотомією. При шевронній остеотомії видаляють невеликий V-подібний фрагмент в дистальній частині I плеснової кістки. При Scarf остеотомії виконують Z-подібний розріз (розпил) практично на всьому протязі I плеснової кістки, а потім «зрушують» фрагменти з тим, щоб усунути кут між I і іншими плесновими кістками. Відломки фіксують гвинтами.
Реабілітація
У післяопераційному періоді хворому відразу дозволяють дозовано навантажувати ногу в спеціальному ортезі, який обов'язковий для носіння протягом 6 тижнів. У цей період рекомендують частіше тримати ногу в піднесеному положенні і уникати перевантажень. У подальшому слід носити широке взуття, виконувати спеціальний комплекс ЛФК і проводити самомасаж зводу стопи з використанням тенісного м'яча.
Прогноз
Прогноз визначається стадією захворювання. При незначній деформації і відсутності виражених артрозних змін консервативна терапія і дотримання лікарських рекомендацій дозволяють усунути больовий синдром, істотно уповільнити розвиток хвороби. На пізніх стадіях перераховані заходи неефективні, проте операція забезпечує хороший функціональний і косметичний результат. При недотриманні рекомендацій лікаря у віддаленому періоді після втручання можливі рецидиви.
Профілактика
Профілактичні заходи включають підбір зручного взуття, скорочення періодів стояння і тривалої ходьби. Людям, які мають схильність до даного захворювання (виявлене поперечне плоскостопство, наявність Hallux valgus у найближчих родствеників) слід використовувати ортопедичні устілки, відмовитися від взуття на високому підборі, виконувати спеціальні комплекси вправ.