Геморагічні діатези - загальна назва ряду гематологічних синдромів, що розвиваються при порушенні тієї чи іншої ланки гемостазу (тромбоцитарної, судинної, плазмової). Загальними для всіх геморагічних діатезів, незалежно від їх походження, є синдром підвищеної кровоточивості (рецидивуючі, тривалі, інтенсивні кровотечі, крововиливи різних локалізацій) і постгеморагічний анемічний синдром. Визначення клінічної форми і причин геморагічних діатезів можливе після всебічного обстеження системи гемостазу - проведення лабораторних тестів і функціональних проб. Лікування включає гемостатичну, гемотрансфузійну терапію, місцеву зупинку кровотечі.
- Загальна інформація
- Класифікація геморагічних діатезів
- Тромбоцитопеніє і тромбоцитопатії, або геморагічні діатези, пов'язані з дефектом тромбоцитарного гемостазу (тромбоцитопенічна пурпура, тромбоцитопеніє при променевій хворобі, лейкозах, геморагічній алейкії; есенційна тромбоцитемія, тромбоцитопатії).
- Коагулопатії, або геморагічні діатези, пов'язані з дефектом коагуляційного гемостазу:
- Вазопатії, або геморагічні діатези, пов'язані з дефектом судинної стінки (хвороба Рандю-Ослера-Вебера, геморагічний васкуліт, авітаміноз С).
- Причини геморагічних діатезів
- Симптоми геморагічних діатезів
- Мікроциркуляторний (капілярний) тип кровоточивості зустрічається при тромбоцитопатіях і тромбоцитопеніях. Проявляється петехіально-плямистими висипаннями і синцями на шкірі, крововиливами в слизові оболонки, кровотечами після екстракції зуба, десневими, маточними, носовими кровотечами. Геморагії можуть виникати при незначному травмуванні капілярів (при надаванні на шкіру, вимірюванні АД тощо).
- Гематомний тип кровоточивості характерний для гемофілії, можливий при передозуванні ^ агулянтів. Характеризується утворенням глибоких і болючих гематом у м'яких тканинах, гемартрозів, крововиливів у підшкірно-жирову і забрюшинну клітковину. Масивні гематоми призводять до розшарування тканин і розвитку деструктивних ускладнень: контрактур, деформуючих артрозів, патологічних переломів. За походженням такі кровотечі можуть бути спонтанними, посттравматичними, післяопераційними.
- Капілярно-гематомні (змішані) геморагії супроводжують перебіг ДВС-синдрому, хвороби Віллебранда, спостерігаються при перевищенні дози агулянтів. Поєднують петехіально-плямисті крововиливи і гематоми м'яких тканин.
- Мікроангіоматозний тип кровоточивості зустрічається при геморагічному ангіоматозі, симптоматичних капіляропатіях. При цих геморагічних діатезах виникають наполегливі рецидивуючі кровотечі однієї або двох локалізації (зазвичай носові, іноді - шлунково-кишкові, легеневі, гематурія).
- Васкулітно-пурпуровий тип кровоточивості відзначається при геморагічних васкулітах. Це дрібноточкові геморагії, які зазвичай мають симетричне розташування на кінцівках і тулуб. Після зникнення крововиливів на шкірі тривало зберігається залишкова пігментація.
- Діагностика
- Лікування геморагічних діатезів
- Ускладнення і прогноз
Загальна інформація
Геморагічні діатези - хвороби крові, що характеризуються нахилом організму до виникнення спонтанних або неадекватних травмуючому фактору крововиливів і кровотечі. Загалом у літературі описано понад 300 геморагічних діатезів. В основі патології лежать кількісні або якісні дефекти одного або декількох факторів згортання крові. При цьому ступінь кровоточивості може варіювати від дрібних петехіальних висипань до великих гематом, масивних зовнішніх і внутрішніх кровотечей.
За приблизними даними, у світі близько 5 млн. населення страждає первинними геморагічними діатезами. З урахуванням вторинних геморагічних станів (наприклад, ДВС-синдрому), поширеність геморагічних діатезів воістину велика. Проблема ускладнень, пов'язаних з геморагічними діатезами, знаходиться в полі зору різних медичних спеціальностей - гематології, хірургії, реаніматології, травматології, акушерства та гінекології та мн.
Геморагічні діатези
Класифікація геморагічних діатезів
Геморагічні діатези прийнято розрізняти залежно від порушення того чи іншого фактора гемостазу (тромбоцитарного, коагуляційного або судинного). Цей принцип покладено в основу широко використовуваної патогенетичної класифікації і відповідно до нього виділяють 3 групи геморагічних діатезів: тромбоцитопатії, коагулопатії та вазопатії.
Тромбоцитопеніє і тромбоцитопатії, або геморагічні діатези, пов'язані з дефектом тромбоцитарного гемостазу (тромбоцитопенічна пурпура, тромбоцитопеніє при променевій хворобі, лейкозах, геморагічній алейкії; есенційна тромбоцитемія, тромбоцитопатії).
Коагулопатії, або геморагічні діатези, пов'язані з дефектом коагуляційного гемостазу:
- з порушенням першої фази згортання крові - тромбопластиноутворення (гемофілія)
- з порушенням другої фази згортання крові - перетворення протромбіну на тромбін (парагемофілія, гіпопротромбінемії, хвороба Стюарта Прауер та ін.)
- з порушенням третьої фази згортання крові - фібриноутворення (фібриногенопатії, вроджена афібриногенемічна пурпура)
- з порушенням фібринолізу (ДВС-синдром)
- з порушенням коагуляції в різних фазах (хвороба Віллебранда та ін.)
Вазопатії, або геморагічні діатези, пов'язані з дефектом судинної стінки (хвороба Рандю-Ослера-Вебера, геморагічний васкуліт, авітаміноз С).
Причини геморагічних діатезів
Розрізняють спадкові (первинні) геморагічні діатези, що маніфестують у дитячому віці, і придбані, найчастіше є вторинними (симптоматичними). Первинні форми є сімейно-спадковими і пов'язані з вродженим дефектом або дефіцитом зазвичай одного фактора згортання. Прикладами спадкових геморагічних діатезів служать гемофілія, тромбастіння Гланцмана, хвороба Рандю-Ослера, хвороба Стюарта Прауер та ін. Виняток становить хвороба Віллебранда, що є поліфакторною коагулопатією, обумовленою порушенням фактора VIII, судинного фактора і адгезивності тромбоцитів.
До розвитку симптоматичних геморагічних діатезів зазвичай призводить недостатність відразу декількох факторів гемостазу. При цьому може відзначатися зменшення їх синтезу, підвищення витрачання, зміна властивостей, пошкодження ендотелію судин тощо. Причинами підвищеної кровоточивості можуть служити різні захворювання (СКВ, цироз печінки, інфекційний ендокардит), геморагічні лихоманки (лихоманка денге, Марбург, Ебола, Кримська, Омська та ін.), дефіцит вітамінів (С, К та ін.). До групи ятрогенних причин входить тривала або неадекватна за дозою терапія агулянтами і тромболітиками.
Найчастіше придбані геморагічні діатези протікають у формі синдрому в'ємінованого внутрішньосудинного згортання (тромбогеморагічного синдрому), що ускладнює найрізноманітніші патології. Можливий вторинний розвиток аутоімунних, неонатальних, посттрансфузійних тромбоцитопеній, геморагічного васкуліту, тромбоцитопенічної пурпури, геморагічного синдрому при променевій хворобі, лейкозах тощо.
Симптоми геморагічних діатезів
У клініці різних форм гемостазіопатій домінують геморагічний і анемічний синдроми. Вираженість їх проявів залежить від патогенетичної форми геморагічного діатезу і супутніх порушень. При різних видах геморагічних діатезів можуть розвиватися різні типи кровотечі.
Мікроциркуляторний (капілярний) тип кровоточивості зустрічається при тромбоцитопатіях і тромбоцитопеніях. Проявляється петехіально-плямистими висипаннями і синцями на шкірі, крововиливами в слизові оболонки, кровотечами після екстракції зуба, десневими, маточними, носовими кровотечами. Геморагії можуть виникати при незначному травмуванні капілярів (при надаванні на шкіру, вимірюванні АД тощо).
Гематомний тип кровоточивості характерний для гемофілії, можливий при передозуванні ^ агулянтів. Характеризується утворенням глибоких і болючих гематом у м'яких тканинах, гемартрозів, крововиливів у підшкірно-жирову і забрюшинну клітковину. Масивні гематоми призводять до розшарування тканин і розвитку деструктивних ускладнень: контрактур, деформуючих артрозів, патологічних переломів. За походженням такі кровотечі можуть бути спонтанними, посттравматичними, післяопераційними.
Капілярно-гематомні (змішані) геморагії супроводжують перебіг ДВС-синдрому, хвороби Віллебранда, спостерігаються при перевищенні дози агулянтів. Поєднують петехіально-плямисті крововиливи і гематоми м'яких тканин.
Мікроангіоматозний тип кровоточивості зустрічається при геморагічному ангіоматозі, симптоматичних капіляропатіях. При цих геморагічних діатезах виникають наполегливі рецидивуючі кровотечі однієї або двох локалізації (зазвичай носові, іноді - шлунково-кишкові, легеневі, гематурія).
Васкулітно-пурпуровий тип кровоточивості відзначається при геморагічних васкулітах. Це дрібноточкові геморагії, які зазвичай мають симетричне розташування на кінцівках і тулуб. Після зникнення крововиливів на шкірі тривало зберігається залишкова пігментація.
Часті кровотечі викликають розвиток залізодефіцитної анемії. Для анемічного синдрому, що супроводжує перебіг геморагічних діатезів, характерні слабкість, блідість шкірних покривів, артеріальна гіпотонія, запаморочення, тахікардія. При деяких геморагічних діатезах може розвиватися суглобовий синдром (припухлість суглоба, артралгії), абдомінальний синдром (нудота, схваткоподібні болі), нирковий синдром (гематурія, болі в попереку, дизурія).
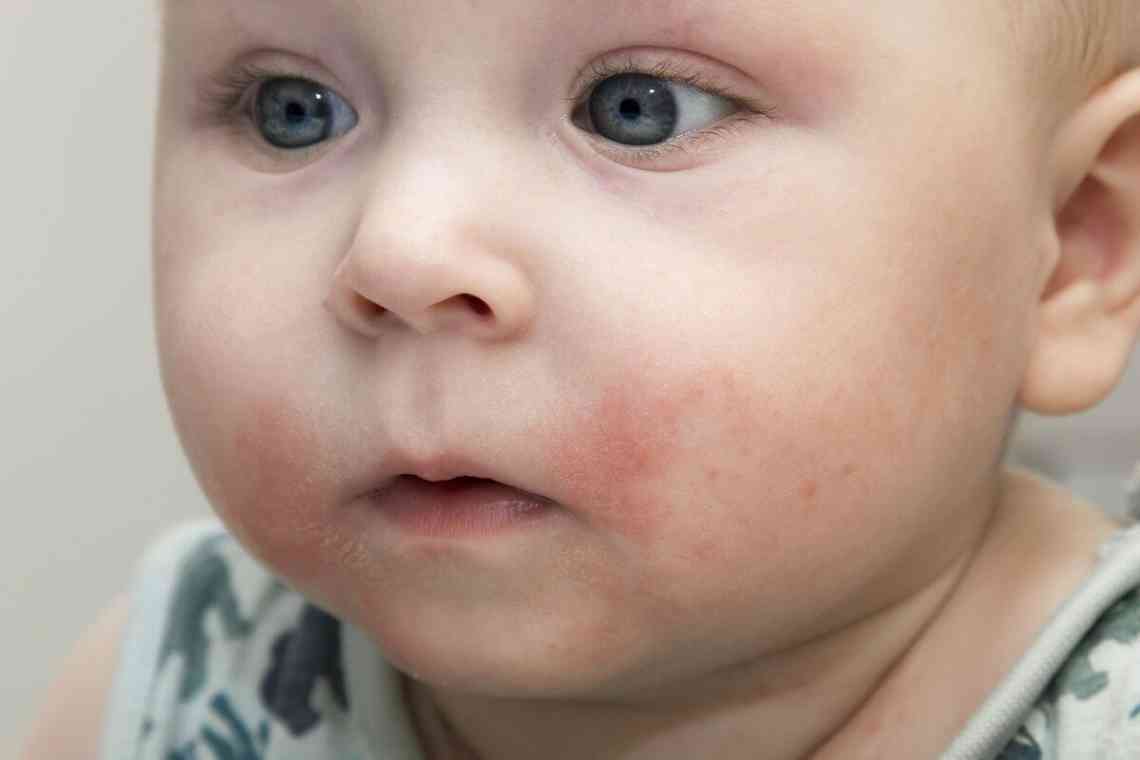
Шкірний геморагічний синдром
Діагностика
Метою діагностики геморагічних діатезів є визначення його форми, причин і ступеня вираженості патологічних зрушень. План обстеження пацієнта з синдромом підвищеної кровоточивості складається гематологом спільно з лікуючим фахівцем (ревматологом, хірургом, акушером-гінекологом, травматологом, інфекціоністом та ін.).
Насамперед досліджуються клінічні аналізи крові і сечі, кількість тромбоцитів, коагулограма, кал на приховану кров. Залежно від отриманих результатів і передбачуваного діагнозу призначається розширена лабораторна та інструментальна діагностика (біохімічне дослідження крові, стернальна пункція, трепанобіопсія). При геморагічних діатезах, що мають імунний генез, показано визначення антиеритроцитарних антитіл (тест Кумбса), антитромбоцитарних антитіл, вовчанкового ^ агулянта та ін. Додаткові методи можуть включати функціональні проби на ламкість капілярів (проби джгуту, щипка, манжеткову пробу тощо), УЗД нирок, УЗД печінки; рентгенографію суглобів тощо. Для підтвердження спадкової природи геморагічних діатезів рекомендується консультація генетика.
Лікування геморагічних діатезів
При підборі лікування практикується диференційований підхід, що враховує патогенетичну форму геморагічного діатезу. Так, при підвищеній кровоточивості, викликаної передозуванням ^ агулянтів і тромболітиків, показано скасування даних препаратів або корекція їх дози; призначення препаратів вітаміну К (вікасола), амінокапронової кислоти; переливання плазми. Терапія аутоімунних геморагічних діатезів заснована на застосуванні глюкокортикоїдів, імунодепресантів, проведенні плазмаферезу; при нестабільному ефекті від їх застосування вимагається проведення спленектомії.
При спадковому дефіциті того чи іншого фактора згортання показано проведення замісної терапії їх концентратами, трансфузій свіжозамороженої плазми, еритроцитарної маси, гемостатичної терапії. З метою місцевої зупинки невеликих кровотечей практикується накладення джгуту, що давить пов'язки, гемостатичної губки, льоду; проведення тампонади носа тощо. При гемартрозах виконуються лікувальні пункції суглобів; при гематомах м'яких тканин - їх дренування і видалення скупченої крові.
Основні принципи лікування ДВС-синдрому включають активне усунення причини даного стану; припинення внутрішньосудинного згортання, придушення гіперфібринолізу, проведення замісної гемокомпонентної терапії тощо.
Ускладнення і прогноз
Найбільш частим ускладненням геморагічних діатезів служить залізодефіцитна анемія. При крововиливах у суглобах, що рецидивують, може розвинутися їх тугорухливість. Здавлення масивними гематомами нервових стовбурів загрожує виникненням парезів і паралічів. Особливу небезпеку становлять профузні внутрішні кровотечі, крововиливи в головний мозок, надниркові. Часте повторне переливання препаратів крові є фактором ризику розвитку посттрансфузійних реакцій, зараження гепатитом В, ВІЛ-інфекцією.
Течія геморагічних діатезів різна. При проведенні адекватної патогенетичної, замісної та гемостатичної терапії прогноз відносно сприятливий. При злоякісних формах з неконтрольованими кровотечами та ускладненнями результат може бути фатальним.