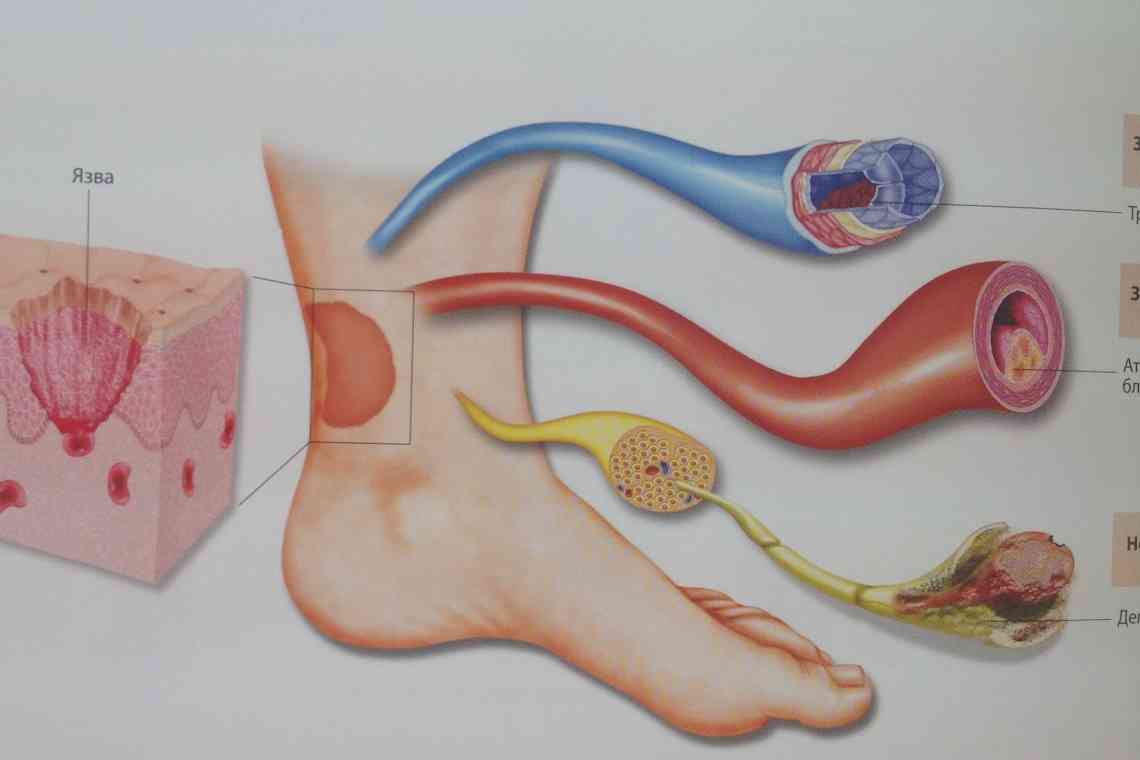
Відомо, що цукровий діабет небезпечний своїми грізними ускладненнями. Одне з них називають синдромом діабетичної стопи. Ця патологія може коштувати пацієнту кінцівки.
За визначенням ВООЗ цукровий діабет 2-го типу - одна з неінфекційних епідемій XXI століття. Темпи зростання захворювання приймають загрозливий характер. International Diabetes Federation (Міжнародна діабетична федерація) не так давно підрахувала, що сьогодні в світі налічується близько 500 млн дорослих з діабетом, а до 2045 року кількість хворих зросте майже до 700 млн.
Діабетична стопа: симптоми і лікування
Хоча частіше можна почути про зв'язок діабету з інфарктом та інсультом, ногам ця хвороба загрожує не менше, ніж серцю або мозку.
Все може початися з невеликої мозолі, що утворилася на ступні після прогулянки в нових туфлях. Однак замість того, щоб зажити вже буквально наступного дня, волдир розростається по підошві, перетворюючись на виразку.
Є дві основні причини, через які у хворих на СД виникають проблеми з нижніми кінцівками. Перша пов'язана з порушенням кровотоку (ішемією) на периферії (оскільки стопи найбільш віддалені від серця, тут ця проблема найпомітніше). Апологети цієї теорії образно розповідають, як при надлишку глюкози в крові цукор буквально дряпає судини зсередини.
Друга причина пов'язана з ураженням нервових закінчень (нейропатична теорія). Тканини ніг втрачають чутливість, а значить, людина, не отримуючи «болісний сигнал» від організму, може пропустити сам момент травмування, коли вирішити проблему можна було б «малою кров'ю», просто змінивши невдалу пару взуття, наприклад. Атрофія дрібних нервів (нервових закінчень) призводить також до випадкових опіків під час банних процедур, появи занез при ходінні босоніж тощо. На тлі проблем із загоєнням будь-які подібні травми несуть в собі додаткові ризики.
Деякі фахівці виділяють три форми діабетичної стопи:
- нейропатична (страждають нервові закінчення, але кровотік збережено);
- ішемічна (порушений саме кровотік);
- нейроішемічна (змішана форма).
Як виглядає діабетична стопа
У початковій стадії увагу повинні привернути ранки, що довго заживають. Особливо, якщо вони мають схильність нагнаюватися. Гіперемія і набряклість також повинні насторожити. Почуття оніміння, поява «мурашок» (парестезія) можуть говорити про пошкодження нервових волокон. Як варіант, можливі також: почуття покалювання, судоми литкових м'язів.
У запущених стадіях порушення цілісності шкірних покривів може перетворитися на серйозну патологію. При некротичному ураженні шкіра набуває темно-синій або навіть чорний відтінок. Це вже найсерйозніша ознака діабетичної стопи при цукровому діабеті, оскільки мова йде про ампутацію кінцівки.
Синдром є основною причиною ампутацій ніг. З цією проблемою стикаються 8-10% пацієнтів з діабетом, ще 40-50% з них входять до групи ризику.
Профілактика ускладнень
Як виглядає діабетична стопа - ми розібралися. Тепер з'ясуємо, які існують методи лікування (препарати, мазі). Саме це питання, як правило, цікавить людей, які вперше зіткнулися з проблемою СДС. Важливо зазначити наступне: оскільки сам цукровий діабет - невиліковне захворювання, то і «робота» з його ускладненнями, як правило, ведеться симптоматична, профілактична.
Зокрема, для профілактики трофічних уражень пацієнт повинен спостерігатися у лікаря-подіатра. Саме цей фахівець допомагає не допустити ускладнень СДС. Як правило, він рекомендує вживати такі заходи:
- Ретельно підбирати взуття. Вузькі туфлі, черевики з жорстким задником навіть здоровій людині завдають неприємностей. А діабетику загрожують серйозними ускладненнями в разі появи незагоєних ран. Купивши нове взуття, перші дні потрібно оглядати ноги, щоб переконатися, що вони не пошкоджені.
- Використовувати індивідуальні устілки. Часте травмування ступнів, схильність до мозолів, натоптишів і навіть деформації кісток («шишка») можуть говорити про неідеальну біомеханіку кінцівок, неправильний розподіл навантаження при ходьбі. Ортези, виготовлені зі спеціальної м'якої і упругої піни, допомагають оптимізувати рух, знизити тиск на надлишково навантажувані ділянки стопи.
- Щоденний огляд - необхідна рутина. Для цієї мети зручно використовувати дзеркало. Помітивши почервоніння, набряк або інші симптоми, необхідно негайно звернутися до лікаря.
- Тримати під контролем «грибок». На жаль, у діабетиків мікози - не рідкість, а супутні їм тріщини на шкірі - ворота для інфекції. У разі маніфестації захворювання лікар може прописати антимікотичні препарати.
- Обережність насамперед! Перевіряй температуру води у ванній, не вставай босоніж на нагріті сонцем камені тощо. Ошпарені ноги у діабетиків заживають дуже довго.
- Вправи. Профілактика травм нижніх кінцівок полягає також у достатньому фізичному навантаженні. Навіть при недовгій, але регулярній гімнастиці поліпшується циркуляція крові (ми пам'ятаємо, що це одна з причин трофічних поразок). Записуватися в групу аеробіки або брейк-дансу, мабуть, не варто, а ось прогулянка в хорошому темпі піде на користь, сприяючи посиленню коллатерального («додаткового», по бічних судинах) кровообігу. Також корисний найпростіший комплекс вправ для стоп. Це може бути: ходьба гусиним кроком; переміщення по кімнаті поперемінно на п'ятах і на шкарпетках; присідання, не відриваючи ніг від підлоги тощо.
- Теплі (не гарячі!) ванночки для ніг також підуть на користь. Чисті ноги менш схильні до інфекцій. Після водних процедур буде правильно нанести на стопи, гомілки зволожуючий крем.
- Педикюр перетворюється на відповідальне заняття при СДС. Навіть манікюрні ножики або щипчики тануть небезпеку порізу. А значить, діабетикам можна лише підпилювати нігті, причому не дуже коротко.
- Регулярне відвідування профільних лікарів. Діабетикам потрібно консультуватися не тільки з ендокринологом, але також відвідувати подіатра - фахівця зі стопи - мінімум раз на рік. Частіше, якщо дефекти тканин на підошвеній поверхні викликають настороженість. Навіть таке відносно часте явище, як врослий ніготь, має бути сигналом візиту до лікаря, оскільки при ускладненому діабетом анамнезі така патологія легко переростає в серйозне нагноєння і некроз прилеглих тканин, а там до гангрени недалеко.
Діабетична стопа: лікування, які препарати повинні бути в аптечці
Отже, враховуючи все вищесказане, крім запасу інсуліну людині, яка страждає на СД, важливо мати вдома:
- Антисептики для обробки навіть мінімальних саден (перекис водню, хлоргексидин, мірамістин). До речі, велика помилка - «розфарбовувати» мозоль або тріщину на шкірі зеленкою. По-перше, цей засіб сушить шкіру і навіть може викликати опік, по-друге, зафарбована поверхня рани не інформативна для лікаря, він не зможе оцінити ступінь ураження. Йод, інші спиртові розчини теж під забороною.
- Стерильні пов'язки.
- Антимікотичні препарати на випадок загострення грибкових інфекцій.
- Спеціальну пемзу для видалення омозолелостей (мозольні рідини, пластирі під суворою забороною!).
Але пам'ятай, в будь-якому випадку список препаратів і їх застосування повинні бути узгоджені з лікуючим лікарем. Ціна помилки при такому захворюванні занадто висока.
Німецький лікар Мішель Бергер одного разу сказав: «Хворіти на діабет - все одно, що вести автомобіль жвавою трасою, треба просто знати правила руху». Повторимося, вилікувати СД на сьогоднішній день не можна, але ним можна керувати. Для цього потрібно зрозуміти важливість регулярного контролю за здоров'ям і дотримання рекомендацій лікарів.